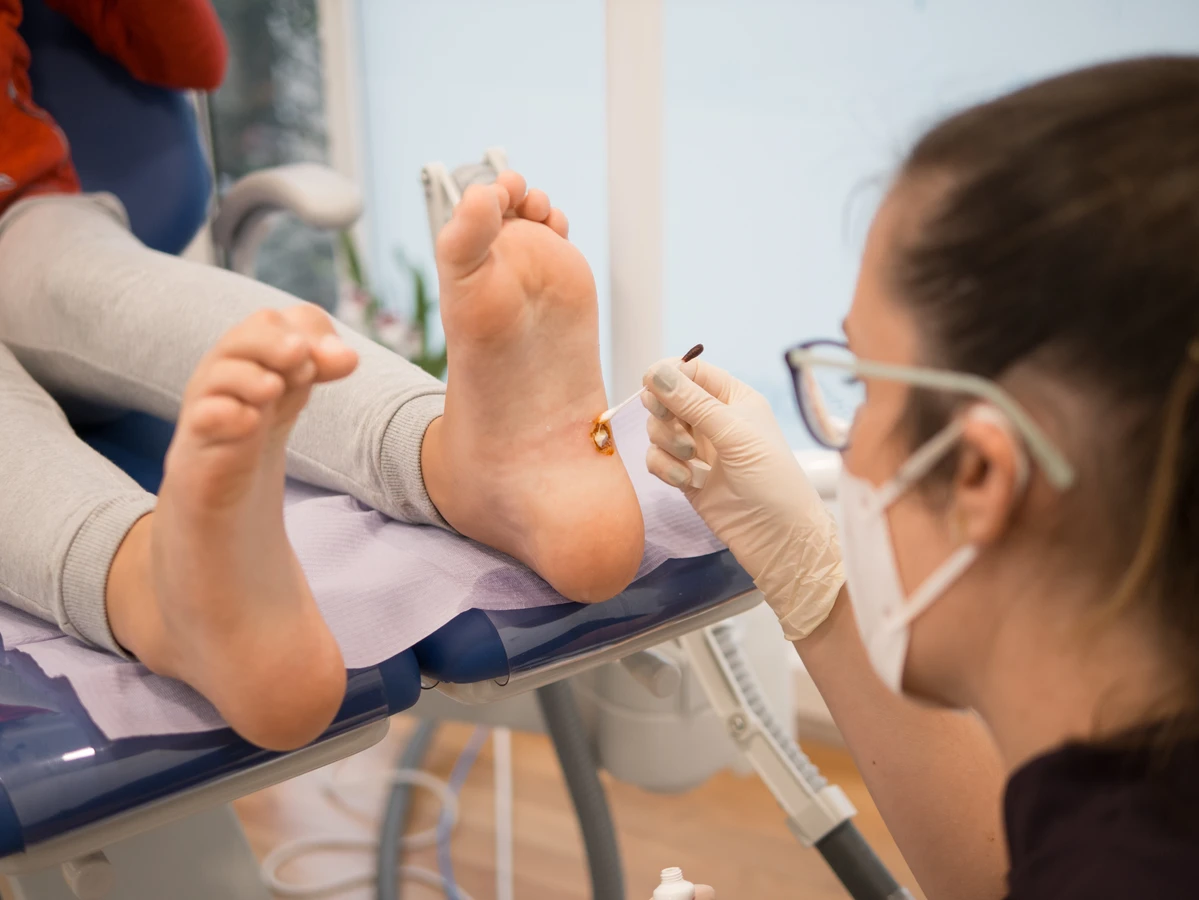
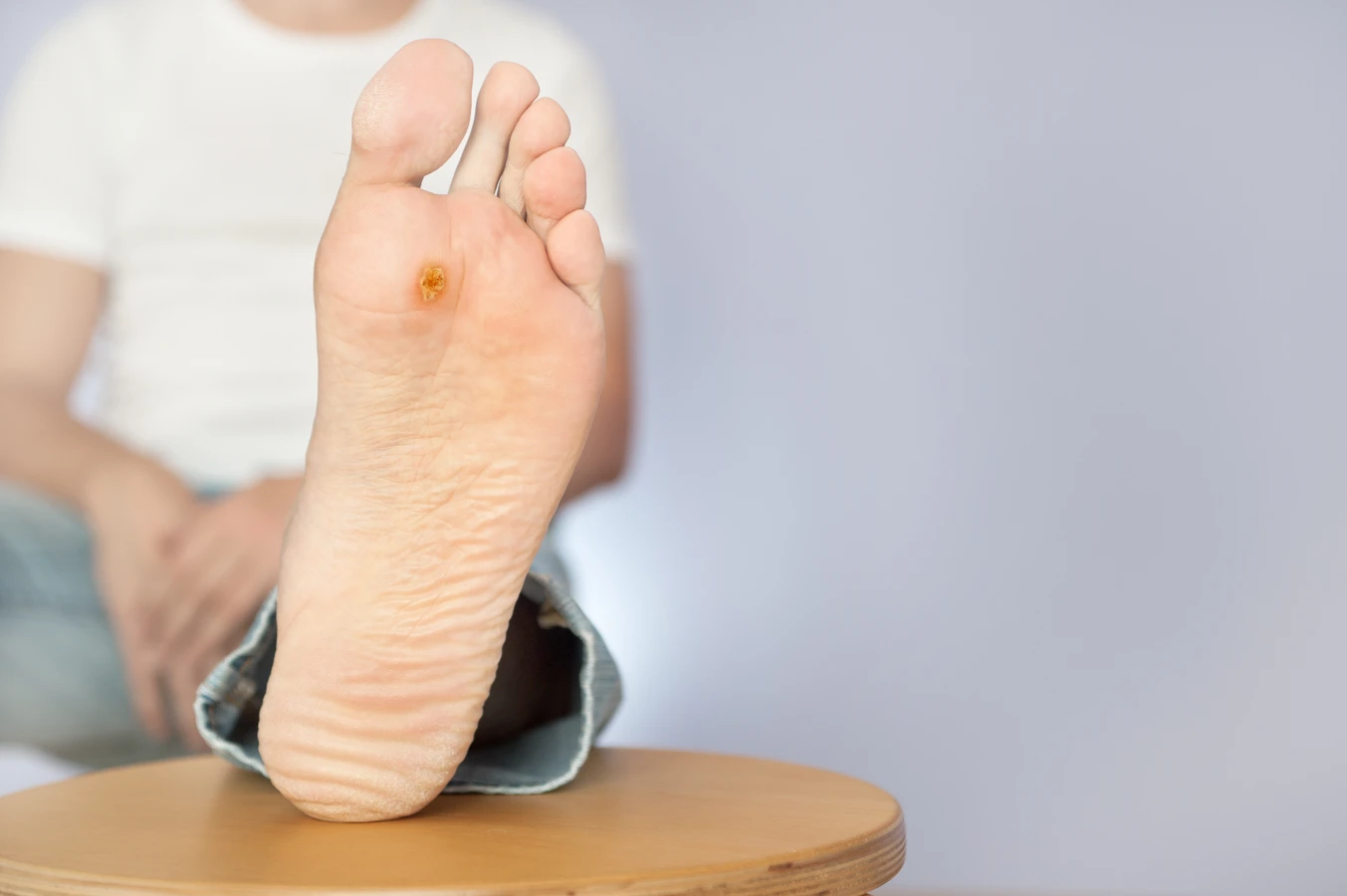
Kurzajki, znane również jako brodawki, to powszechnie występujące zmiany skórne, które mogą pojawić się na różnych częściach ciała. Ich obecność bywa uciążliwa, a czasem nawet bolesna, dlatego wiele osób zastanawia się, skąd się biorą te niechciane intruzy. Odpowiedź na pytanie „Od czego się robią kurzajki?” leży w świecie mikroorganizmów, a dokładniej wirusów. Są one wywoływane przez wirus brodawczaka ludzkiego, czyli HPV (Human Papillomavirus). Wirus ten istnieje w wielu odmianach, a każda z nich może prowadzić do powstania specyficznych rodzajów brodawek. Zrozumienie mechanizmu ich powstawania jest kluczowe dla profilaktyki i skutecznego leczenia.
Wirus HPV jest niezwykle rozpowszechniony, a kontakt z nim jest łatwy, ponieważ może przetrwać na różnych powierzchniach, takich jak podłogi w publicznych łaźniach, prysznice, siłownie czy nawet ręczniki. Wniknięcie wirusa do organizmu następuje najczęściej poprzez drobne skaleczenia, otarcia naskórka lub inne uszkodzenia skóry. Po zakażeniu wirus pozostaje w komórkach naskórka, gdzie namnaża się i powoduje ich nieprawidłowy wzrost, co manifestuje się jako widoczna brodawka. Okres inkubacji, czyli czas od momentu zakażenia do pojawienia się kurzajki, może być bardzo różny – od kilku tygodni do nawet kilku miesięcy.
Rozpoznanie kurzajki nie jest zazwyczaj trudne. Najczęściej przyjmują one postać niewielkich, twardych grudek o nierównej, często brodawkowatej powierzchni. Mogą mieć kolor skóry, być lekko ciemniejsze, a czasem nawet czarne, co jest spowodowane zakrzepem drobnych naczyń krwionośnych w obrębie brodawki. Lokalizacja kurzajek jest również bardzo zróżnicowana. Najczęściej pojawiają się na dłoniach (brodawki zwykłe), stopach (brodawki podeszwowe, zwane kurzajkami stóp), ale mogą wystąpić także na twarzy, łokciach, kolanach, a nawet w okolicy narządów płciowych (brodawki płciowe, czyli kłykciny kończyste). Brodawki podeszwowe, ze względu na nacisk wywierany podczas chodzenia, mogą być bolesne i często są wciśnięte w głąb skóry, co utrudnia ich identyfikację. Czasami mogą przypominać odciski, jednak charakterystyczne punkciki (zakrzepłe naczynia krwionośne) zazwyczaj pozwalają na odróżnienie ich od siebie.
Wirus HPV jako główna przyczyna powstawania kurzajek
Podstawową i niemal jedyną przyczyną powstawania kurzajek jest infekcja wirusem brodawczaka ludzkiego, znanym powszechnie jako HPV. Ten wirus jest wyjątkowo podstępny i wszechobecny w naszym otoczeniu. Istnieje ponad sto jego typów, a każdy z nich ma predyspozycje do atakowania określonych obszarów skóry i błon śluzowych. Nie wszystkie typy HPV są jednakowo groźne; niektóre prowadzą do łagodnych zmian skórnych, takich jak kurzajki, podczas gdy inne mogą być powiązane z rozwojem nowotworów, zwłaszcza raka szyjki macicy. Skupiając się na kurzajkach, musimy pamiętać, że są one wynikiem zakażenia wirusami HPV, które mają tropizm do komórek naskórka.
Drogi przenoszenia wirusa HPV są liczne i często związane z bezpośrednim kontaktem skórnym. Można się zarazić przez dotknięcie zainfekowanej osoby lub jej przedmiotów osobistych. Miejsca publiczne o podwyższonej wilgotności, takie jak baseny, sauny, siłownie, a także wspólne prysznice, stanowią idealne środowisko do przetrwania i rozprzestrzeniania się wirusa. Wirus wnika do organizmu przez najmniejsze nawet uszkodzenia skóry, takie jak zadrapania, skaleczenia, pęknięcia naskórka czy otarcia. Nawet mikrouszkodzenia, niewidoczne gołym okiem, mogą stanowić bramę dla wirusa.
Ciekawym aspektem jest to, że nie każda osoba narażona na kontakt z wirusem HPV zachoruje. Siła układu odpornościowego odgrywa kluczową rolę w walce z infekcją. U osób z silną odpornością wirus może zostać zwalczony, zanim zdąży wywołać widoczne objawy. U innych, szczególnie u osób z osłabioną odpornością (np. z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych, czy też u dzieci i osób starszych), wirus może rozwinąć się w kurzajkę. Czas od zakażenia do pojawienia się brodawki jest zmienny i może trwać od kilku tygodni do nawet kilku miesięcy, co sprawia, że powiązanie infekcji z konkretnym źródłem bywa trudne.
Warto również wspomnieć o autoinkulacji, czyli rozsiewaniu wirusa na własnym ciele. Po pojawieniu się pierwszej kurzajki, drapanie jej lub dotykanie może spowodować przeniesienie wirusa na inne obszary skóry, prowadząc do powstania nowych zmian. Dzieci, które często bawią się na podłodze i dotykają różnych powierzchni, a następnie odruchowo drapią swędzące miejsca, są szczególnie podatne na rozprzestrzenianie kurzajek.
Czynniki sprzyjające powstawaniu i rozprzestrzenianiu się kurzajek
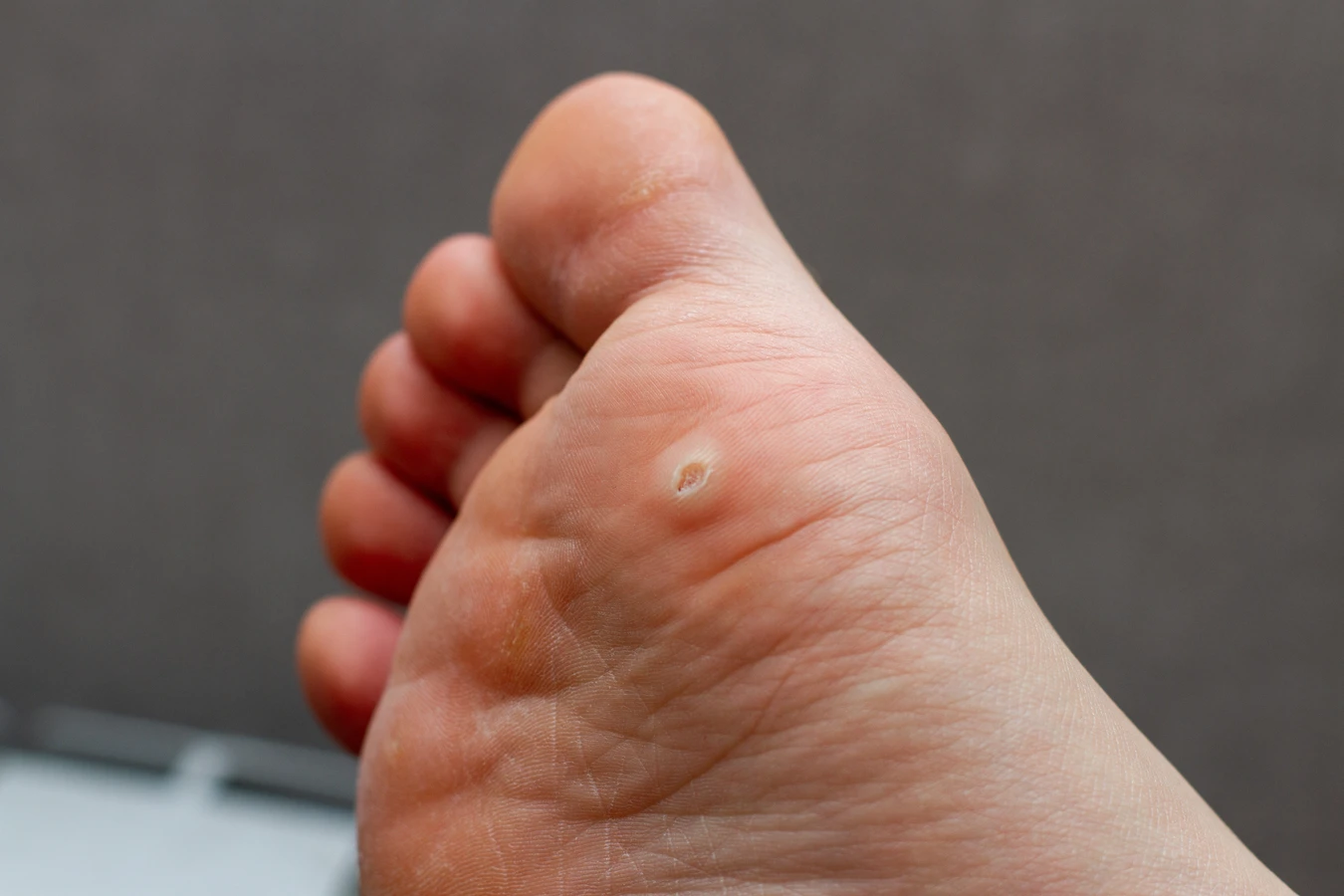
Kolejnym istotnym czynnikiem jest stan skóry. Sucha, popękana lub uszkodzona skóra stanowi łatwiejszą drogę wejścia dla wirusa. Drobne skaleczenia, otarcia, zadrapania, a nawet ukąszenia owadów mogą być miejscem, przez które HPV wnika do organizmu. Dlatego utrzymanie skóry w dobrej kondycji, nawilżonej i chronionej przed uszkodzeniami, jest ważnym elementem profilaktyki. Szczególnie narażone są dłonie i stopy, które mają częsty kontakt z różnymi powierzchniami i są bardziej podatne na urazy.
Wilgotne środowisko to kolejny sprzymierzeniec wirusa HPV. Miejsca takie jak baseny, sauny, szatnie, czy wspólne prysznice stwarzają idealne warunki do jego przetrwania i rozprzestrzeniania. Wirus dobrze czuje się w wilgotnej i ciepłej skórze, dlatego osoby często korzystające z takich miejsc powinny zachować szczególną ostrożność. Noszenie klapków pod prysznicem i unikanie chodzenia boso w miejscach publicznych może znacznie zmniejszyć ryzyko zakażenia. Również nadmierna potliwość stóp może sprzyjać powstawaniu brodawek podeszwowych.
Warto również zwrócić uwagę na czynniki mechaniczne. Ciągłe drażnienie lub ucisk na danym obszarze skóry może, według niektórych teorii, osłabiać lokalną odporność skóry i ułatwiać wnikanie wirusa. Z tego powodu brodawki często pojawiają się w miejscach narażonych na tarcie, takich jak kolana czy łokcie u dzieci, które często się na nich opierają podczas zabawy.
Wreszcie, wiek ma pewne znaczenie. Chociaż kurzajki mogą pojawić się w każdym wieku, dzieci i młodzież są grupą szczególnie narażoną, co wynika z ich często jeszcze nie w pełni rozwiniętego układu odpornościowego oraz większej skłonności do kontaktu z potencjalnymi źródłami infekcji i uszkodzeń skóry. Z drugiej strony, osoby starsze, u których układ odpornościowy może być osłabiony, również mogą być bardziej podatne na zakażenie.
Główne typy kurzajek i od czego się robią w poszczególnych lokalizacjach
Kurzajki, choć wywoływane przez ten sam wirus HPV, mogą przybierać różne formy w zależności od lokalizacji na ciele i typu wirusa, który je spowodował. Znajomość tych różnic pomaga w trafnej diagnozie i wyborze odpowiedniej metody leczenia. Najczęściej spotykane są brodawki zwykłe, które pojawiają się głównie na dłoniach, palcach oraz pod paznokciami. Mają one charakterystyczną, grudkowatą, chropowatą powierzchnię i zazwyczaj nie powodują bólu, chyba że są zlokalizowane w miejscach narażonych na ucisk lub otarcia. Ich pojawienie się często wynika z kontaktu z zakażonymi powierzchniami lub bezpośredniego kontaktu z inną osobą mającą kurzajki.
Brodawki podeszwowe, potocznie zwane kurzajkami stóp, to kolejny bardzo częsty problem. Wyrastają na podeszwach stóp, a ze względu na nacisk podczas chodzenia, często są wciśnięte w głąb skóry, co może powodować znaczny dyskomfort i ból. Ich powierzchnia jest zazwyczaj szorstka, a widoczne mogą być drobne czarne punkciki, które są zakrzepłymi naczyniami krwionośnymi. Zakażenie często następuje w miejscach publicznych, takich jak baseny, gdzie wirus może przetrwać na wilgotnych powierzchniach.
Brodawki płaskie, zwane również kurzajkami młodzieńczymi, najczęściej występują na twarzy, szyi, dłoniach i kolanach. Są one zazwyczaj mniejsze od brodawek zwykłych, mają gładką powierzchnię i lekko wypukły kształt. Mogą być liczniejsze i występować w skupiskach, co jest wynikiem autoinkulacji, czyli rozprzestrzeniania wirusa po własnej skórze, na przykład podczas drapania. Częściej pojawiają się u dzieci i młodzieży.
Brodawki nitkowate, które przyjmują postać długich, cienkich wyrostków, najczęściej pojawiają się w okolicy ust, nosa i powiek. Są one bardziej delikatne i mogą być drażniące. Ich pojawienie się jest związane z konkretnymi typami wirusa HPV, które preferują wilgotne błony śluzowe.
Wreszcie, brodawki płciowe, znane jako kłykciny kończyste, to specyficzny rodzaj zmian wywoływanych przez typy HPV przenoszone drogą płciową. Pojawiają się w okolicach narządów płciowych, odbytu, a czasem także w jamie ustnej. Są one miękkie, często mają kalafiorowaty wygląd i mogą być bolesne lub swędzące. W tym przypadku źródłem zakażenia jest kontakt seksualny.
Niezależnie od typu i lokalizacji, wszystkie kurzajki mają wspólne podłoże – infekcję wirusem HPV. Różnice wynikają z tropizmu poszczególnych typów wirusa do określonych komórek oraz od odpowiedzi immunologicznej organizmu.
Jak można pozbyć się kurzajek i zapobiegać ich nawrotom
Gdy już wiemy, od czego się robią kurzajki, kluczowe staje się pytanie, jak się ich pozbyć i zapobiegać ich powrotowi. Leczenie kurzajek jest możliwe i istnieje wiele metod, które można zastosować, zarówno domowych, jak i tych przeprowadzanych przez specjalistów. Wybór metody zależy od rodzaju brodawki, jej lokalizacji, liczby zmian oraz indywidualnej wrażliwości pacjenta. Czasami organizm sam potrafi zwalczyć infekcję wirusową, szczególnie u dzieci, i kurzajka może zniknąć samoistnie po kilku miesiącach lub latach. Jednak w większości przypadków potrzebna jest interwencja.
Wśród metod domowych często stosuje się preparaty dostępne w aptekach bez recepty, zawierające substancje keratolityczne, takie jak kwas salicylowy czy mocznik. Działają one poprzez stopniowe złuszczanie zrogowaciałej warstwy naskórka, w której znajduje się wirus. Aplikacja tych preparatów wymaga systematyczności i cierpliwości, a efekty zazwyczaj pojawiają się po kilku tygodniach regularnego stosowania. Innym popularnym, choć mniej naukowo udokumentowanym sposobem, jest oklejanie kurzajki plastrem z kwasem salicylowym lub stosowanie preparatów na bazie octu. Należy jednak pamiętać o ostrożności, aby nie uszkodzić zdrowej skóry wokół brodawki.
Profesjonalne metody leczenia kurzajek oferowane przez lekarzy, zazwyczaj dermatologów, są często bardziej skuteczne i szybsze. Należą do nich: krioterapia, czyli zamrażanie brodawki ciekłym azotem. Procedura ta powoduje zniszczenie komórek wirusowych i martwicę brodawki, która po kilku dniach odpada. Czasem wymagane jest powtórzenie zabiegu. Inne metody to elektrokoagulacja, czyli wypalanie kurzajki prądem elektrycznym, czy łyżeczkowanie chirurgiczne, które polega na mechanicznym usunięciu brodawki. W przypadku trudnych do usunięcia kurzajek lekarz może zastosować leczenie farmakologiczne, w tym iniekcje z leków immunomodulujących lub zastosowanie silniejszych preparatów kwasowych.
Zapobieganie nawrotom kurzajek jest równie ważne, co ich usunięcie. Kluczem jest wzmocnienie układu odpornościowego poprzez zdrową dietę, regularną aktywność fizyczną i odpowiednią ilość snu. Ważne jest również dbanie o higienę osobistą, unikanie chodzenia boso w miejscach publicznych, a także stosowanie klapków w basenach i pod prysznicami. Należy unikać drapania i dotykania kurzajek, aby nie rozprzestrzeniać wirusa na inne części ciała. W przypadku osób, które miały już kurzajki, warto obserwować skórę i wcześnie reagować na pojawienie się nowych zmian. Szczególną ostrożność powinny zachować osoby z obniżoną odpornością.