Kurzajki, znane również jako brodawki pospolite, to powszechne zmiany skórne, które spędzają sen z powiek wielu osobom. Ich pojawienie się może być frustrujące i nieestetyczne, a czasem także bolesne. Zrozumienie przyczyn powstawania kurzajek jest kluczowe do skutecznego zapobiegania i leczenia. Głównym winowajcą w tej historii jest wirus brodawczaka ludzkiego, czyli HPV (Human Papillomavirus). Istnieje ponad sto jego typów, a niektóre z nich mają skłonność do atakowania ludzkiej skóry, prowadząc do niekontrolowanego wzrostu naskórka. Wirus ten jest niezwykle zaraźliwy i potrafi przetrwać w środowisku zewnętrznym przez długi czas, co ułatwia jego transmisję.
Infekcja HPV zazwyczaj nie daje żadnych objawów od razu po kontakcie. Okres inkubacji może trwać od kilku tygodni do nawet kilku miesięcy, zanim pierwsza kurzajka stanie się widoczna. To właśnie ten ukryty etap sprawia, że trudno jest zidentyfikować źródło zakażenia. Wirus przenosi się głównie przez bezpośredni kontakt skóra do skóry z zakażoną osobą, ale również przez pośrednie dotykanie zainfekowanych powierzchni, takich jak ręczniki, podłogi w miejscach publicznych (np. baseny, sauny, siłownie) czy wspólne przybory higieny osobistej. Warto podkreślić, że nie każdy kontakt z wirusem kończy się powstaniem kurzajki. Nasz układ odpornościowy odgrywa kluczową rolę w walce z infekcją. Osoby z osłabioną odpornością, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych lub stresu, są bardziej podatne na rozwój kurzajek.
Często zadawanym pytaniem jest również, dlaczego kurzajki pojawiają się w określonych miejscach na ciele. Najczęściej lokalizują się na dłoniach i stopach, ale mogą wystąpić praktycznie wszędzie – na twarzy, łokciach, kolanach, a nawet w okolicy narządów płciowych (choć te ostatnie są zazwyczaj wywoływane przez inne typy HPV i określane jako kłykciny). Na dłoniach i stopach skóra jest często narażona na mikrourazy, które ułatwiają wirusowi wniknięcie do organizmu. Dodatkowo, wilgotne środowisko, jakie panuje na przykład w butach, sprzyja namnażaniu się wirusa. W przypadku dzieci, które często bawią się na zewnątrz i mają kontakt z różnymi powierzchniami, ryzyko zakażenia jest wyższe. Nawyki takie jak obgryzanie paznokci czy skubanie skórek wokół nich również mogą ułatwiać rozprzestrzenianie się wirusa na inne części ciała.
Główne przyczyny powstawania kurzajek na skórze
Jak już wspomniano, głównym i niezaprzeczalnym sprawcą kurzajek jest wirus brodawczaka ludzkiego (HPV). Ten wszechobecny patogen bytuje w naszym otoczeniu i może przetrwać na różnych powierzchniach. Kluczowe jest zrozumienie mechanizmu jego działania. Wirus wnika do komórek naskórka poprzez drobne skaleczenia, otarcia czy pęknięcia skóry. Po wniknięciu, wirus namnaża się w komórkach, prowadząc do ich nieprawidłowego, przyspieszonego wzrostu. To właśnie ten nadmierny rozrost komórek naskórka tworzy charakterystyczną, grudkowatą strukturę, którą znamy jako kurzajkę. Różne typy wirusa HPV preferują różne miejsca na ciele, co tłumaczy lokalizację większości brodawek.
Istotnym czynnikiem, który determinuje, czy dana osoba zachoruje na kurzajki, jest stan jej układu odpornościowego. Silna i sprawnie działająca odporność jest w stanie skutecznie zwalczyć wirusa, zanim ten zdąży wywołać widoczne zmiany. Z tego powodu, osoby z obniżoną odpornością, na przykład cierpiące na choroby autoimmunologiczne, przyjmujące leki immunosupresyjne po przeszczepach, zakażone wirusem HIV, czy po prostu osłabione długotrwałym stresem lub niedoborem snu, są znacznie bardziej narażone na rozwój brodawek. Nie bez znaczenia jest również wiek – dzieci i młodzież, których układ odpornościowy wciąż się rozwija, są częściej ofiarami wirusa HPV.
Należy również zwrócić uwagę na czynniki środowiskowe i nawyki higieniczne, które sprzyjają infekcji. Miejsca o dużej wilgotności i cieple, takie jak baseny, sauny, szatnie czy łaźnie publiczne, są idealnym siedliskiem dla wirusa HPV. Chodzenie boso w takich miejscach znacząco zwiększa ryzyko zakażenia. Podobnie, dzielenie się ręcznikami, obuwiem czy innymi przedmiotami osobistego użytku może prowadzić do przeniesienia wirusa. Warto zaznaczyć, że wirus może aktywować się nawet po długim czasie od zakażenia, a jego obecność na skórze nie zawsze oznacza natychmiastowe pojawienie się kurzajki. Czasem wirus może pozostawać w stanie uśpienia, czekając na sprzyjające okoliczności, na przykład osłabienie organizmu.
Czynniki sprzyjające rozwojowi kurzajek u ludzi
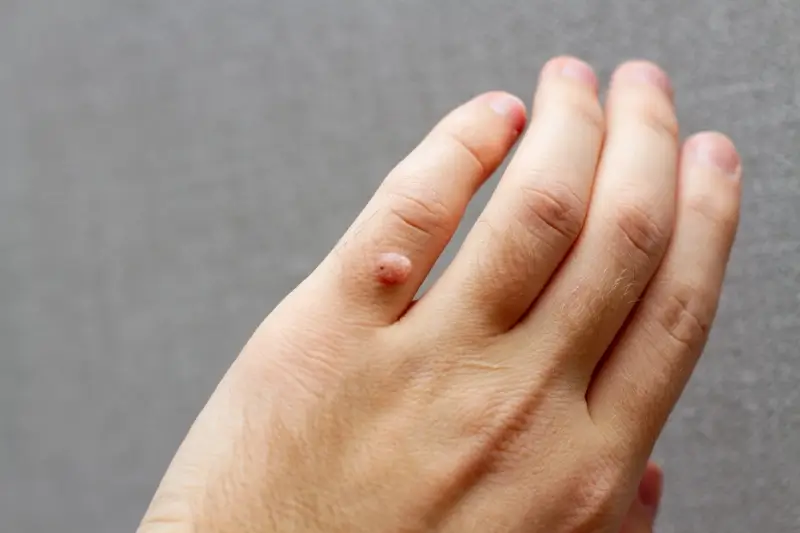
Kolejnym istotnym czynnikiem jest uszkodzenie skóry. Nawet najmniejsze skaleczenie, zadrapanie, otarcie czy pęknięcie naskórka stanowi bramę dla wirusa. Dlatego też osoby, które często mają kontakt z wodą (np. pracownicy gastronomii, osoby spędzające dużo czasu na basenie) lub wykonują prace fizyczne, które narażają ich skórę na mikrourazy, są bardziej podatne na infekcję. Szczególnie wrażliwe są dłonie i stopy, gdzie skóra jest często narażona na otarcia i pęknięcia, zwłaszcza w miejscach narażonych na wilgoć i tarcie, jak na przykład wewnątrz butów. Obgryzanie paznokci, skubanie skórek czy zadrapania mogą również ułatwiać wirusowi rozprzestrzenianie się po ciele.
Wilgotne i ciepłe środowisko to kolejna idealna pożywka dla wirusa HPV. Miejsca takie jak publiczne baseny, sauny, siłownie, a także łazienki i szatnie, gdzie gromadzi się wilgoć, są częstymi ogniskami zakażeń. Chodzenie boso w takich miejscach znacząco zwiększa ryzyko kontaktu z wirusem. Podobnie, noszenie nieprzewiewnego obuwia, które powoduje nadmierne pocenie się stóp, może sprzyjać rozwojowi brodawek na stopach. Warto również pamiętać, że kurzajki są wysoce zaraźliwe. Jedna kurzajka może prowadzić do powstania kolejnych, poprzez autoinokulację (samozakażenie), czyli przeniesienie wirusa z jednego miejsca na skórze do drugiego, na przykład podczas drapania.
Jak wirus HPV powoduje powstawanie kurzajek
Mechanizm działania wirusa brodawczaka ludzkiego (HPV) jest fascynujący i dość specyficzny. Po wniknięciu do naskórka, wirus nie atakuje bezpośrednio głębszych tkanek ani układu krążenia. Zamiast tego, infekuje on konkretne komórki naskórka, które są odpowiedzialne za jego odnawianie i tworzenie ochronnej warstwy skóry. Wirus wykorzystuje maszynerię komórkową zainfekowanej komórki do własnego namnażania. Komórki te zaczynają dzielić się w sposób niekontrolowany i znacznie szybszy niż zwykle. Jest to kluczowy etap, który prowadzi do powstania widocznej brodawki.
Proces ten prowadzi do specyficznych zmian w budowie naskórka. Zamiast tworzyć jednolitą, płaską powierzchnię, komórki zaczynają rosnąć w sposób nieregularny, tworząc charakterystyczne wypukłości i grudki. Zewnętrzna warstwa skóry, czyli naskórek, staje się grubsza i twardsza w miejscu infekcji. Wewnątrz kurzajki można często zauważyć drobne, czarne punkciki. Nie są to jednak naczynia krwionośne, jak mogłoby się wydawać, lecz zatrzymane w naskórku fragmenty naczyń włosowatych, które zostały uciśnięte przez nadmiernie rosnące komórki. Te drobne czarne punkty to jeden z charakterystycznych objawów kurzajki, często nazywany „kurzymi łapkami”.
Ważne jest, aby zrozumieć, że wirus HPV jest zjawiskiem dynamicznym. Nawet jeśli na skórze pojawi się kurzajka, nie oznacza to, że organizm jest bezbronny. Układ odpornościowy, nawet po pewnym czasie, może zareagować i zacząć zwalczać wirusa. Wiele kurzajek, szczególnie u dzieci, znika samoistnie w ciągu kilku miesięcy lub lat, gdy organizm wykształci przeciwko niemu odporność. Jednak niektóre typy wirusa są bardziej agresywne lub potrafią skutecznie unikać odpowiedzi immunologicznej, co prowadzi do utrzymywania się zmian skórnych przez długi czas. Proces ten jest złożony i zależy od wielu czynników, w tym od indywidualnej odpowiedzi immunologicznej, typu wirusa oraz lokalizacji i wielkości brodawki.
Długotrwałe narażenie na wirusa a powstawanie kurzajek
Wielokrotne lub długotrwałe narażenie na wirusa brodawczaka ludzkiego (HPV) znacząco zwiększa ryzyko rozwoju kurzajek. Dzieje się tak, ponieważ za każdym razem, gdy skóra ma kontakt z wirusem, istnieje potencjalna możliwość jego wniknięcia i zainfekowania komórek. Osoby pracujące w zawodach, które wiążą się z częstym kontaktem z powierzchniami potencjalnie zakażonymi (np. nauczyciele, osoby pracujące w placówkach opieki zdrowotnej, pracownicy obiektów sportowych i rekreacyjnych), są bardziej narażone na powtarzające się ekspozycje. Każde takie zetknięcie to kolejna szansa dla wirusa, aby znaleźć drogę do wniknięcia w skórę.
Szczególnie istotny jest fakt, że wirus HPV jest niezwykle odporny i może przetrwać w środowisku zewnętrznym przez długi czas, zwłaszcza w wilgotnych i ciepłych warunkach. Oznacza to, że nawet pozornie jednorazowy kontakt z zainfekowaną powierzchnią może prowadzić do długoterminowego narażenia, jeśli wirus pozostanie aktywny. Dotyczy to zwłaszcza miejsc publicznych, takich jak baseny, siłownie, sauny, a także wspólne szatnie i łazienki. Powtarzające się korzystanie z takich miejsc bez odpowiedniej ochrony stóp zwiększa kumulatywne ryzyko zakażenia.
Długotrwałe narażenie jest również związane z możliwością rozwoju większej liczby kurzajek lub nawrotów choroby. Jeśli układ odpornościowy nie jest w stanie całkowicie wyeliminować wirusa po pierwszej infekcji, może on pozostać w stanie uśpienia w komórkach skóry. W sprzyjających okolicznościach, na przykład podczas osłabienia organizmu, wirus może ponownie stać się aktywny, prowadząc do pojawienia się nowych brodawek. Co więcej, niektóre typy wirusa HPV mogą prowadzić do trudniejszych do leczenia i bardziej uporczywych form kurzajek, które wymagają dłuższego i bardziej złożonego leczenia. Dlatego tak ważne jest nie tylko unikanie jednorazowego kontaktu, ale również minimalizowanie ogólnego narażenia na wirusa w codziennym życiu.
Czy kurzajki są zaraźliwe i jak się rozprzestrzeniają
Absolutnie tak, kurzajki są zaraźliwe. Ich zaraźliwość jest jednym z kluczowych aspektów, który sprawia, że są tak powszechnym problemem. Głównym mechanizmem przenoszenia jest bezpośredni kontakt skóra do skóry z osobą zakażoną. Jeśli osoba ma kurzajkę, a inna osoba dotknie tej zmiany skórnej, wirus HPV może zostać przeniesiony. Jest to szczególnie łatwe, gdy skóra jest wilgotna lub uszkodzona, ponieważ wirusowi łatwiej jest wtedy wniknąć do naskórka.
Oprócz bezpośredniego kontaktu, wirus może również rozprzestrzeniać się poprzez przedmioty, które miały kontakt z zainfekowaną skórą. Są to tak zwane drogi pośredniego zakażenia. Do typowych przykładów należą: wspólne ręczniki, ubrania, obuwie, przybory higieny osobistej, a także powierzchnie w miejscach publicznych, takich jak podłogi w łazienkach, prysznice, sauny, baseny, czy nawet uchwyty w miejscach publicznych. Wirus może przeżyć na tych powierzchniach przez pewien czas, czekając na nowego żywiciela. Dlatego tak ważne jest zachowanie podstawowych zasad higieny, zwłaszcza w miejscach o podwyższonym ryzyku.
Należy również wspomnieć o zjawisku autoinokulacji, czyli samozakażenia. Dotyczy ono sytuacji, gdy wirus z istniejącej kurzajki przenosi się na inne części ciała tej samej osoby. Dzieje się tak najczęściej poprzez drapanie, skubanie czy golenie zainfekowanych miejsc. Na przykład, jeśli ktoś ma kurzajkę na palcu i potem dotknie nią innej części ręki, może tam powstać nowa zmiana. Podobnie, jeśli osoba z kurzajkami na stopach chodzi boso po domu, może zainfekować inne obszary skóry lub nawet członków rodziny. Świadomość tych mechanizmów rozprzestrzeniania jest kluczowa w zapobieganiu i ograniczaniu rozwoju kurzajek.
Rola układu odpornościowego w walce z kurzajkami
Układ odpornościowy odgrywa kluczową rolę w zapobieganiu powstawaniu kurzajek oraz w ich późniejszym zaniku. Kiedy wirus HPV po raz pierwszy wnika do organizmu, komórki odpornościowe, takie jak limfocyty T i makrofagi, są aktywowane, aby go zneutralizować. W wielu przypadkach, zwłaszcza u osób z silnym i sprawnym układem immunologicznym, ta odpowiedź jest wystarczająco skuteczna, aby zapobiec rozwojowi widocznych zmian skórnych. Organizm jest w stanie wyeliminować wirusa, zanim ten zdąży zainfekować wystarczającą liczbę komórek, aby utworzyć kurzajkę.
Jeśli jednak wirusowi uda się zainfekować komórki naskórka i rozpocząć proces namnażania, układ odpornościowy nadal podejmuje walkę. Komórki odpornościowe lokalizują się wokół zainfekowanego obszaru, próbując ograniczyć rozprzestrzenianie się wirusa. W odpowiedzi na obecność wirusa, organizm może również produkować przeciwciała. W niektórych przypadkach, ta reakcja immunologiczna jest wystarczająco silna, aby stopniowo zwalczyć wirusa i doprowadzić do samoistnego zaniku kurzajki. Dlatego właśnie u dzieci, których układ odpornościowy jest w fazie rozwoju i często reaguje bardzo energicznie, kurzajki nierzadko znikają same w ciągu kilku miesięcy lub lat.
Z drugiej strony, osoby z osłabionym układem odpornościowym są znacznie bardziej podatne na rozwój uporczywych i licznych kurzajek. Dotyczy to osób z chorobami przewlekłymi, przyjmujących leki immunosupresyjne, zakażonych wirusem HIV, czy po prostu osłabionych przez stres lub niedobory żywieniowe. W takich przypadkach, układ odpornościowy nie jest w stanie skutecznie kontrolować wirusa, co prowadzi do jego długotrwałej obecności i utrzymywania się zmian skórnych. Czasami nawet po skutecznym leczeniu, osłabiona odporność może sprzyjać nawrotom infekcji. Z tego powodu, dbanie o ogólny stan zdrowia i wzmacnianie odporności jest ważnym elementem profilaktyki i wsparcia w leczeniu kurzajek.
Czy dzieci są bardziej podatne na powstawanie kurzajek
Tak, dzieci są generalnie bardziej podatne na powstawanie kurzajek niż dorośli. Istnieje ku temu kilka kluczowych powodów. Po pierwsze, układ odpornościowy u dzieci wciąż się rozwija i nie jest jeszcze w pełni dojrzały. Oznacza to, że jego zdolność do rozpoznawania i zwalczania nowych patogenów, takich jak wirus HPV, jest jeszcze ograniczona. W efekcie, wirus ma większą szansę na zainfekowanie komórek i rozpoczęcie procesu tworzenia brodawki, zanim organizm zdąży skutecznie zareagować.
Po drugie, dzieci z natury są bardziej aktywne fizycznie, a ich zachowania często wiążą się z większym ryzykiem kontaktu z wirusem. Często bawią się na zewnątrz, dotykają różnych powierzchni, chodzą boso w miejscach publicznych, takich jak place zabaw czy baseny. Dzieci również częściej mają tendencję do obgryzania paznokci, skubania skórek czy drapania, co ułatwia wirusowi wniknięcie w skórę i rozprzestrzenianie się. Ich skóra, zwłaszcza w młodym wieku, może być również bardziej delikatna i łatwiej ulegać mikrourazom.
Dodatkowo, dzieci często przebywają w dużych grupach, na przykład w przedszkolach czy szkołach, co zwiększa prawdopodobieństwo kontaktu z innymi dziećmi, które mogą być nosicielami wirusa HPV. Wirus może łatwo przenosić się między dziećmi poprzez bezpośredni kontakt lub wspólne przedmioty. Warto również zauważyć, że choć dzieci są bardziej podatne na infekcję, to właśnie u nich kurzajki często mają tendencję do samoistnego zanikania w ciągu kilku miesięcy lub lat, gdy ich układ odpornościowy dojrzewa i nabiera doświadczenia w walce z wirusem. Mimo to, edukacja na temat higieny i unikania kontaktu z wirusem jest niezwykle ważna już od najmłodszych lat.
Częste lokalizacje kurzajek i ich powiązanie z powstawaniem
Kurzajki najczęściej pojawiają się w miejscach, które są najbardziej narażone na kontakt z wirusem HPV lub gdzie skóra jest najbardziej podatna na jego wniknięcie. Najbardziej typowe lokalizacje to dłonie i stopy. Na dłoniach często obserwujemy je na palcach, wokół paznokci oraz na grzbietach dłoni. Na stopach zaś najczęściej pojawiają się na podeszwach (tzw. kurzajki podeszwowe), piętach oraz na bokach stóp. Te miejsca są stale narażone na tarcie, nacisk i wilgoć, zwłaszcza wewnątrz obuwia, co sprzyja powstawaniu mikrourazów, przez które wirus może łatwo wniknąć.
Kurzajki brodawkowate, czyli te najbardziej typowe, charakteryzują się szorstką, nierówną powierzchnią i często mają ciemne punkciki w środku. Mogą występować pojedynczo lub w skupiskach. Brodawki płaskie, które częściej pojawiają się na twarzy i grzbietach dłoni, mają gładką powierzchnię i są zazwyczaj mniejsze. Brodawki nitkowate, często spotykane na szyi i twarzy, przybierają postać cienkich, wydłużonych narośli. Lokalizacja kurzajki często zależy od typu wirusa HPV oraz sposobu, w jaki doszło do zakażenia.
Warto podkreślić, że wirus HPV może zainfekować praktycznie każdą część skóry. Czasami kurzajki pojawiają się na łokciach, kolanach, a nawet na skórze głowy. W miejscach narażonych na otarcia, takich jak okolice pasa, gdzie ociera się odzież, również mogą powstawać zmiany. W niektórych przypadkach, jeśli układ odpornościowy jest bardzo osłabiony, wirus może rozprzestrzenić się na dużej powierzchni ciała. Zrozumienie, dlaczego kurzajki pojawiają się w określonych miejscach, pomaga w zapobieganiu infekcjom i świadomym podejmowaniu działań profilaktycznych, takich jak unikanie chodzenia boso w miejscach publicznych czy dbanie o prawidłową higienę rąk i stóp.
Długoterminowe skutki braku leczenia kurzajek
Chociaż kurzajki są zazwyczaj łagodnymi zmianami skórnymi, ich długoterminowe zignorowanie i brak odpowiedniego leczenia może prowadzić do szeregu nieprzyjemnych konsekwencji. Jednym z najczęstszych problemów jest ból i dyskomfort, szczególnie w przypadku kurzajek zlokalizowanych na stopach. Ciężar ciała podczas chodzenia może powodować ucisk na brodawki, co prowadzi do bólu, pieczenia, a nawet trudności w poruszaniu się. W skrajnych przypadkach może to wpływać na postawę ciała i prowadzić do problemów z kręgosłupem.
Kolejnym istotnym skutkiem jest ryzyko rozprzestrzeniania się infekcji. Nieleczona kurzajka jest źródłem wirusa HPV, który może łatwo przenosić się na inne części ciała (autoinokulacja) lub na inne osoby. Może to prowadzić do powstania licznych, trudnych do usunięcia zmian. Szczególnie niebezpieczne jest rozprzestrzenianie się wirusa w obrębie tej samej osoby, ponieważ może to oznaczać konieczność długotrwałego i często bolesnego leczenia obejmującego wiele brodawek. W przypadku kurzajek na dłoniach, mogą one wpływać na wykonywanie codziennych czynności, takich jak pisanie czy używanie narzędzi.
Warto również wspomnieć o potencjalnych problemach estetycznych i psychologicznych. Kurzajki, zwłaszcza te zlokalizowane na widocznych częściach ciała, takich jak dłonie czy twarz, mogą być postrzegane jako nieestetyczne i powodować u osób dotkniętych chorobą poczucie wstydu, obniżonej samooceny, a nawet izolacji społecznej. W niektórych przypadkach, zwłaszcza przy braku higieny lub ciągłym drażnieniu, kurzajki mogą ulec nadkażeniu bakteryjnemu, co prowadzi do stanu zapalnego, zaczerwienienia, obrzęku i ropienia. Chociaż ryzyko transformacji złośliwej kurzajek wywołanych przez typowe wirusy HPV atakujące skórę jest bardzo niskie, to jednak długotrwałe stany zapalne mogą zwiększać to ryzyko.
Specyficzne typy wirusa HPV a powstawanie kurzajek
Świat wirusa brodawczaka ludzkiego (HPV) jest niezwykle złożony i obejmuje ponad sto różnych typów. To właśnie specyficzny typ wirusa HPV jest w dużej mierze odpowiedzialny za to, czy i jakie kurzajki powstaną na skórze. Nie wszystkie typy wirusa HPV są takie same – niektóre mają skłonność do infekowania skóry, prowadząc do powstawania brodawek pospolitych, podczas gdy inne preferują błony śluzowe, zwłaszcza w okolicy narządów płciowych, prowadząc do kłykcin kończystych. Co więcej, nawet wśród wirusów atakujących skórę, istnieją pewne preferencje lokalizacyjne i charakterystyczne cechy powodowanych zmian.
Na przykład, typy HPV 1, 2 i 4 są najczęściej odpowiedzialne za powstawanie kurzajek pospolitych, tych typowych, brodawkowatych zmian, które najczęściej pojawiają się na dłoniach i stopach. Typ HPV 1 jest szczególnie związany z powstawaniem bolesnych kurzajek podeszwowych, które często rosną do wnętrza skóry pod wpływem nacisku. Typy HPV 2 i 3 często powodują brodawki na dłoniach i palcach, podczas gdy typ HPV 4 może tworzyć duże skupiska brodawek, zwłaszcza u osób z obniżoną odpornością.
Inne typy HPV, takie jak HPV 3, 10, 27 i 41, są odpowiedzialne za powstawanie brodawek płaskich, które są zazwyczaj mniejsze, bardziej płaskie i mają gładszą powierzchnię. Te typy częściej pojawiają się na twarzy, szyi i grzbietach dłoni. Brodawki nitkowate, które mają postać cienkich, nitkowatych narośli, są zazwyczaj powiązane z typami HPV 1, 2, 7. Chociaż większość typów wirusa HPV powodujących kurzajki skórne jest łagodna i nie stanowi zagrożenia onkologicznego, to właśnie świadomość istnienia różnych typów wirusa i ich specyficznego działania jest kluczowa dla zrozumienia mechanizmu powstawania kurzajek. Należy pamiętać, że niektóre typy wirusa HPV, niepowodujące kurzajek, są silnie związane z rozwojem nowotworów, dlatego tak ważna jest profilaktyka i regularne badania.
Podstawowe zasady higieny zapobiegające kurzajkom
Zapobieganie kurzajkom opiera się w dużej mierze na przestrzeganiu podstawowych zasad higieny osobistej i otoczenia. Kluczowe jest unikanie bezpośredniego kontaktu z wirusem HPV. Oznacza to przede wszystkim unikanie dzielenia się przedmiotami osobistego użytku, takimi jak ręczniki, skarpetki, obuwie czy przybory higieny osobistej. Jeśli w domu jest osoba z kurzajkami, powinna używać oddzielnych ręczników i dbać o dezynfekcję powierzchni, które mogła dotknąć.
Bardzo ważne jest również zachowanie higieny w miejscach publicznych, które są potencjalnym źródłem zakażenia. W basenach, saunach, łaźniach publicznych, siłowniach czy na obiektach sportowych zawsze należy nosić klapki lub inne obuwie ochronne. Należy unikać chodzenia boso po wilgotnych podłogach. Po skorzystaniu z takich miejsc, zaleca się dokładne umycie i osuszenie stóp. Regularne mycie rąk, zwłaszcza po powrocie do domu, po skorzystaniu z toalety publicznej lub po kontakcie z potencjalnie zakażonymi powierzchniami, również jest niezwykle ważne.
Dodatkowo, warto dbać o kondycję skóry. Zdrowa, nieuszkodzona skóra stanowi lepszą barierę ochronną przed wirusami. Należy unikać długotrwałego moczenia skóry, które może ją osłabić i uczynić bardziej podatną na infekcje. Regularne nawilżanie skóry, zwłaszcza na dłoniach i stopach, pomaga zapobiegać pękaniu naskórka. W przypadku dzieci, należy je edukować od najmłodszych lat o znaczeniu higieny i unikania kontaktu z kurzajkami. Wzmacnianie ogólnej odporności organizmu poprzez zdrową dietę, aktywność fizyczną i odpowiednią ilość snu również przyczynia się do lepszej ochrony przed infekcjami wirusowymi.




